Низкая плацентация на 37 неделе беременности – Низкая плацентация при беременности: причины, симптомы, прогноз родов
37 недель. Низкое прикрепление плаценты (Низкая плацентация). Возможны ли ЕР? — запись пользователя Юля_China (chinagirl) в сообществе Благополучная беременность в категории Предлежание
низкое прикрепление плаценты10 сентября была снова у врача на сроке полных 37 недель. Моего врача не было, она укатила на срочную операцию, поэтому я попала к другому врачу, чему собственно и обрадовалась, ведь это был шанс узнать мнение другого специалиста на счет ЕР при низкой плацентации.
В общем показатели такие:
20 недель - частичное предлежание плаценты (0 см)
23 недели - 1 см от края
24 недели - 1.5 см от края
30 недель - частичное предлоежание (0 см от края) как таак??
36 недель - 1.5 см от края. То есть я не вошла в список счастливчиков у кого плацента поднялась к сроку родов.
Стоит ли делать еще УЗИ в 39 недель?
Прикрепление по задней стенке, а по ней плацента хуже поднимается, так как задняя стенка хуже растягивается. Других противопоказаний к ЕР нет.
Врач настаивает на ПКС. Я умоляю ее дать мне попробовать ЕР, в случае сильного кровотечения ЭКС.
Вторая врач сказала, чтобы я даже думать о ЕР забыла.
О каких рисках меня предупреждают если пробовать ЕР:
- Откроется сильное кровотечение и кровь не будет поступать к малышу, нет крови - нет кислорода, малыш погибнет.
- Откроется сильное кровотечение, остановить его не смогут, прийдется делать ЭКС, возможно удалят матку, если не смогут остановить кровь. При самом худшем раскладе - моя смерть или смерть обоих.
- Откроется сильное кровотечение, малыш родится, но с сильной нехваткой кислорода, в итоге малыш будет отставать в развитии.
Возможно конечно, что все будет хорошо и кровотечение будет не сильным, малыш опустится, прижмет головкой кровоточащие сосуды и родится без проблем. Но риски исключать тоже нельзя.
Я бы хотела узнать ваше мнение. Как бы вы поступили на моем месте? Стали бы наставивать на том что сначала попробовать ЕР и в случае проблем в ЕР прибегнуть ЭКС? Или сразу согласиться на ПКС?
Если у вас была низкая плацентация на ПОЗДНЕМ сроке, напишите как у вас прошли роды. Спасибо.
P.S. Девочки, спасибо всем кто откликнулся. Я конечно не хочу рисковать своим малышом. По словам врача риск тут 50 на 50. Просто я всегда мечтала о большой семье с пятью детьми. А врач разрешает только троих раз первый с кесарево. Вот собственно и вся моя причина в желании ЕР.
www.babyblog.ru
описание, особенности, нормы, рекомендации, противопоказания, что необходимо знать
При проведении дополнительных анализов и обследований, врач скажет есть ли опасность состояния.
Степени плаценты и какая она должна быть на вашем сроке
Различают четыре стадии ее развития:
- Нулевая — до тридцатой неделе гестации.
- Первая — с 27 по 34-ю.
- Вторая — с 35 по 39-ю.
Если на вашем этапе гестационного периода поставили последнюю степень не стоит переживать. Это не сразу говорит о развитии патологий, ненормальном процессе вынашивания. Помимо степени, важны и размеры, особенно, когда вы подходите к окончанию периода вынашивания. Так, толщина плаценты на 37-й неделе беременности должна в норме составлять от 2-х до 4-х сантиметров. Расхождения допускаются в 0,5 мм, что не несет опасности для малыша и мамы.
С какими проблемами вы можете столкнуться
Перед самым рождением малыша мамы сталкиваются с некоторыми проблемами, связанными с данным органом:
- Низкое расположение. 15-20% всех женщин сталкиваются с этой ситуацией.
- Предлежание. Появляется у мам, для которых вынашивание является повторным. Может говорить о некоторых заболеваниях.
- Приращение. Прорастание ворсин хориона, которые участвуют в образовании данного органа в мышечный слой матки.
- Плотное прикрепление приводит к тяжелым родам и трудному процессу извлечения плаценты.
- Отслойка. Частое явление и считается довольно опасным. При выраженных симптомах и критическом случае — немедленно производят кесарево сечения.
- Резкое уменьшение или увеличение размеров не является нормальным процессом и несет в себе опасности.
Состояние такого органа, нормальность развития, положение и другие моменты может определить только врач. Не забывайте ходить на плановые осмотры, УЗИ, поскольку при ранних выявлениях проблемы есть высокие шансы избавления от них.
medbooking.com
чем это может быть опасно?
Плацента, или детское место, в течение беременности обеспечивает плод необходимым питанием и кислородом. Любые изменения плаценты, связанные с ее старением или ненормальным прикреплением, сказываются на состоянии плода, приводя к его кислородному голоданию, внутриутробным повреждениям центральной нервной системы, гипотрофии и недоразвитию органов и тканей. Плацента на 37 неделе обеспечивает гормональную поддержку беременности.
До периода 37 недель беременности плацента утолщается и должна соответствовать первой или второй степени зрелости. Толщина плаценты в 37 недель составляет от 34 до 45 мм. После 37 недель плацента перестает утолщаться и постепенно начинает стареть, то есть в ней появляется дольчатость структуры, участки кальцинатов, истончается хориальная пластинка. При аномальном старении плаценты, когда 3 степень зрелости наступает до достижения гестациооного срока в 37 недель, может развиваться фето-плацентарная недостаточность. Это патологическое состояние сопутствует и аномальному положению плаценты (низкой плацентации, предлежанию плаценты).
Все это связано, в первую очередь, с ненормальным кровотоком в плаценте и системе мать-плод, а также снижение барьерной функции детского места, которое плохо противостоит инфекциям, которые могут попадать к плоду. Нарушается и гормональная функция плаценты. Фето-плацентарная недостаточность может развиваться из-за ряда причин со стороны матери. К таким причинам относятся. тяжелые экстрагенитальные патологии, например, сахарный диабет, пороки сердца, артериальная гипертензия, заболевания легких.
Также играют роль предшествующие гинекологические заболевания, истощающие эндометрий и мешающие нормальному прикреплению плаценты (эндометриоз, миомы матки, эндометриты, частые аборты) . Этой группой заболеваний определяется низкая плацентация. 37 недель — критический срок в развитии плаценты. Преждевременное ее старение под воздействием переносимых матерью острых инфекций или обострений хронических, может стать причиной нарушения барьерной функции и внутриутробного инфицирования плода, которое может вести не только к его болезни, но и к гибели. Тонкая плацента при беременности — это фактор риска для преждевременных родов, особенно в случае многоплодной беременности, когда доставка кислорода и обеспечение защиты должно быть рассчитано не нескольких малышей.
Поздний токсикоз (гестоз) — это одновременно и причина, и последствие фето-плацентарной недостаточности.
Низкое прикрепление или предлежание плаценты, когда она располагается в нижней части матки, где кровоток недостаточен, также становится причиной нарушений фето-плацентарного кровообращения. Формирование плаценты при беременности на фоне гормональных нарушений, предшествовавших сбоев в равновесии эстрогенов и гестагенов, проявлявшихся бесплодием или нарушениями менструальной функции, также аномально и становится причинами нарушений в системе мать-плацента-плод.
Основная угроза при фето-плацентарной недостаточности для плода развивается вследсвие кислородного голодания. На фоне гипоксии плод не добирает вес, наблюдаются внутриутробные повреждения центральной нервной системы, аномалии развития органов и тканей.
Фето-плацентарная недостаточность, проявляющаяся при УЗИ изменениями толщины плаценты и другими признаками ее старения, подразделяется на компенсированную, субкомпенсированную и декомпенсированную фазы. При полной компенсации нарушений кровообращения между плацентой и плодом повреждения плода минимальны, после рождения их можно вообще не обнаружить. При субкомпенсации плод уже начинает выраженно страдать. В первую очередь от недостатка кислорода страдает головной мозг будущего ребенка.
В качестве отдаленных последствий в постнатальном периоде это приводит к энцефалопатиям, внутричерепной гипертензии и даже нарушениям корковых функций у детей. На втором месте поуязвимости для кислородного голодания стоят иммунные органы. Гиперплазия вилочковой железы, лимфоаденопатии, лимфатические диатезы — это лишь малая часть патологий, которыми расплачивается ребенок за фето-плацентарную недостаточность у матери.
Декомпенсированный вариант приводит к очень тяжелым нарушениям в гомеостазе плода. При этом может не только наступить внутриутробное инфицирование плода, но возможно преждевременное прерывание беременности и даже гибель плода до рождения.
Основными методами диагностики фето-плацентарной недостаточности становится УЗИ- сканирование. При этом определяется состояние плаценты, ее толщина, структура, соответствие гестационному возрасту. Вторым важным методом является доплерометрия, которая позволяет оценить маточно-плацентарный кровоток и отметить проблемные участки кровоснабжения. Своевременная адекватная диагностика позволяет проводит лечебные мероприятия, пролонгировать беременность до безопасных сроков родоразрешения или прерывать ее программируемыми родами или кесаревым сечением в интересах матери и плода. Все это позволяет резко снизить риски и статистику детской смертности как пренатальную, так и постнатальную, уменьшить риски серьезных кровотечений у женщин во время родов.
Лечение патологий плаценты проводится в стационаре и амбулаторно. Разумеется, на сроке 37 недель уже не стоит вопрос о том, как поднять плаценту. При беременности на таком сроке необходимо лишь позаботится об обеспечении адекватного кровотока у плода и выбрать тактику родоразрешения и его сроки при невозможности компенсировать кровоток. Чаще всего используются капельные вливания растворов, улучшающих реологию крови (реополиглюкин) , применение дезагреганотов (курантил или трентал) , антиоксидантов(токоферол) и препаратов, улучшающих клеточное питание (актовегин) .
Большая часть детей, имеющих проблемы с обучением из-за нарушений памяти, внимания, усидчивости или мелкой моторики руки, внутриутробно страдали от недостатка кислорода вследствие фето-плацентарной недостаточности. Однако, отличные компенсаторные возможности детской нервной системы позволяют проводить коррекцию этих отклонений.
На этапе планирования беременности для женщины важно вылечить все инфекционные процессы, постараться добиться компенсации хронических инфекций и органных патологий, отрегулировать гормональные нарушения в организме. Это позволит существенно снизить риски развития патологических изменений плаценты и аномалий ее прикрепления. Во время беременности целесообразно избегать инфекций, в том числе, передающихся половым путем.
www.pinetka.com
Чем грозит низкая плацентация при беременности. какова профилактика. низкая плацентация при беременности 21 неделя
Низкая плацентация при беременности – это расположение плаценты, когда ее нижний край находиться ниже 5 см (в III триместре) от внутреннего зева, т.е. в непосредственной от него близости. С таким диагнозом сталкиваются многие женщины, но по прошествии времени, особенно в третьем триместре, очень часто плацента поднимается.
В акушерской практике такие изменения называются «миграция плаценты». Обычно процесс «миграции плаценты» протекает в течение 6-10 недель и завершается обычно в 33-34 недели беременности. Именно поэтому, если на УЗИ в начале беременности обнаружилось низкое расположение плаценты, следует проводить динамическое эхографическое исследование, чтобы контролировать «миграцию». Рекомендуется выполнение УЗИ-контроля в 16, 24-26 и в 34-36 недель. Низкая плацентация при беременности зависит от многих причин, но наиболее частыми являются патологические изменения внутреннего слоя матки (эндометрия) вследствие воспаления, оперативных вмешательств (выскабливания, кесарево сечение, удалением миоматозных узлов и др.), многократных осложненных родов. Кроме того, нарушения прикрепления плаценты могут быть обусловлены миомой матки, эндометриозом, недоразвитием матки, истмикоцервикальной недостаточностью, воспалением шейки матки, многоплодной беременностью. Следует отметить, что предлежание плаценты более характерно для повторно беременных женщин, чем для первородящих.
Наиболее часто низкая плацентация при беременности проявляется в виде кровянистых выделений из половых путей, которые могут возникать в различные периоды беременности, начиная с самых ранних ее сроков, и привести к развитию анемии. Беременность при низком расположении плаценты часто осложняется угрозой прерывания, что, обусловлено теми же причинами, что и возникновение неправильного расположения плаценты. Для беременных с данной аномалией расположения плаценты характерно наличие пониженного артериального давления, что встречается в 25%-34% случаев, развитие позднего гестоза, плодово-плацентарной недостаточности (нехватки кислорода для ребенка).
Как проходят роды при такой аномалии?
В случае если низкое расположение плаценты сохраняется до 37-38 недель, беременная заблаговременно планово госпитализируется в акушерский стационар, для определения в индивидуальном порядке адекватного способа родоразрешения. При благоприятной акушерской ситуации, чаще всего ведение родов происходит через естественные родовые пути, с проведением постоянного мониторного контроля над состоянием плода и сократительной деятельностью матки
www.baby.ru
Низкая плацентация при беременности : причины, симптомы, диагностика, лечение
Активное лечение такой патологии можно использовать в случае, если симптоматика выражена или есть данные о кровотечении. Тогда используют медикаментозные средства, которые направлены на остановку кровотечения, улучшение маточно-плацентарного кровообращения и сохранение беременности. Женщинам с таким диагнозом обязательно нужен щадящий режим, необходимо избегать нагрузок и длительных прогулок.
Иногда низкая плацентация на поздних сроках может стать причиной отслоения плаценты, тогда может повышаться тонус матки и это требует принятия токолитических средств в остром периоде. Далее при нормализации состояния женщины назначают препараты, которые улучшают реологические свойства крови и нормализуют маточное кровообращение. Но следует учесть, что такая активная тактика может быть использована только при выраженных симптомах, если клинически низкая плацентация не проявляется, то внешнего вмешательства не требуется.
Ипрадол — это препарат из группы селективных симпатомиметиков, который действует за счет связывания с рецепторами матки и приводит к расслаблению мышечных волокон. Поэтому препарат используют при низкой плацентации, которая осложнена угрозой выкидыша и сопровождается повышением тонуса матки и ритмическими сокращениями. Способ применения препарата – внутривенный, что позволяет быстро добиться эффекта. Дозировка – 10 микрограмм препарата нужно ввести медленно, а затем перейти на инфузионное применение. Побочные эффекты – это сердцебиение, нарушения сердечного ритма, головная боль, ощущение жара, повышение давления, тремор, понос. Меры предосторожности — лекарство нельзя использовать на сроке беременности ранее, чем 22 недели.
На фоне активной токолитической терапии можно проводить параллельно гемостатическую терапию, если выражено кровотечение.
Транексамовая кислота – это средство для системного гемостаза, которое действует за счет угнетения фибринолиза и широко используется в гинекологии. Препарат можно использовать для лечения осложнений при низкой плацентации, в том числе при формировании ретроплацентарной гематомы. Способ применения препарата внутривенный капельный. Дозировка по 100 миллилитров раствора на протяжении первого часа, а далее под контролем состояния и анализа крови. Побочные эффекты транексамовой кислоты – нарушение сердечного ритма, головная боль, шум в ушах, тромбозы, заложенность носа, головокружение, судороги. Меры предосторожности – при наличии выделения крови с мочой использовать препарат с осторожностью, так как это может стать причиной дальнейшей анурии.
Если у женщины с низкой плацентацией было незначительное кровотечение, но тонус матки и состояние ребенка не нарушено, то может сформироваться небольшая гематома, которая со временем рассосется. Но она может быть источником инфекции, так как кровь является хорошей средой для размножения патогенных микроорганизмов. Поэтому после такого большинство склоняется к обязательному приему антибактериального средства, который не опасен для плода. Это не только профилактирует инфицирование, но и действует на микроорганизмы, которые могут размножаться за этот период заболевания. Группа антибиотиков цефалоспоринового ряда считается наиболее приемлемой для приема беременными женщинами.
Цефтибутен – бета-лактамный антибиотик 3-го поколения, особо эффективен при действии на грамположительную и грамотрицательную флору. Препарат имеет бактерицидный эффект на возможных анаэробных возбудителей инфекции, поэтому может использоваться с профилактической целью в гинекологии. Дозировка препарата – по 200 миллиграмм два раза на сутки, с учетом профилактического приема, не менее пяти дней. Побочные явления возможны при влиянии на желудок – развивается колит или дисбактериоз, что проявляется вздутием живота, нарушением стула. Меры предосторожности – нельзя использовать препарат при аллергии на антибиотики-пенициллины, а также при врожденных ферментопатиях.
Использование витаминных средств в терапии низкой плацентации очень важно, так как при этом часто наблюдается нарушение кровотока в пуповине и плаценте. Поэтому использование витаминов, которые содержат в своем составе магний и аскорбиновую кислоту способствует улучшению кровообращения в матке и плаценте, что уменьшает действие недостаточного количества кислорода на мозг ребенка.
Актовегин – препарат, который наиболее часто используют для профилактики и лечения маточно-плацентарной недостаточности. Данный препарат является производным разных аминокислот, которые в тканях человека нормализуют клеточное дыхание и улучшают усвоение кислорода. Препарат применяется в ампулах. Для приема и комплексного лечения аномалий плацентации рекомендуется дозировка 10 миллилитров на сутки. Способ применения внутримышечный. Побочные эффекты могут случаться в виде выраженных аллергических реакций на чужеродный белок. Меры предосторожности – препарат для инъекций можно растворять только в физиологическом растворе или глюкозе, с другими растворителями препарат не применяется. Обязательно нужно проводить пробу на чувствительность перед применением лекарства, так как оно аллергенно.
Использование других лекарств может быть только симптоматически. Этиологической терапии низкой плацентации нет, поскольку средства не могут повлиять на само место расположения плаценты.
Физиотерапевтическое лечение, учитывая беременность, также не рекомендуется, поскольку сложно предугадать реакцию ребенка и плаценты на такое вмешательство. Поэтому в остром периоде тепловые и лучевые процедуры не используют.
Народное лечение низкой плацентации
Народные методы лечения низкой плацентации могут использоваться очень широко. Такие методы можно использовать даже если нет никаких проявлений диагноза для профилактики осложнений. С этой целью можно использовать травы и настои, которые улучшают маточно-плацентарное кровообращение, ведь зачастую ребенку может не хватать питательных веществ. С целью профилактики отслоения и угрозы преждевременных родов используют средства, снижающие тонус и симпатическую активность. Поэтому пить настои из трав и лечиться народными средствами можно на протяжении всей беременности аж до родов.
- Сок из моркови, яблока и свеклы очень полезно принимать при низкой плацентации для нормализации структуры сосудистых стенок и улучшения кровообращения, если конечно нет аллергии. Для приготовления сока нужно выдавить пол литра яблочного сока, добавить сок тертой моркови один стакан и стакан сока свеклы, все тщательно перемешать и перед употреблением добавлять мед. Дозировка – по половине стакана сока принимают утром и вечером.
- Чай из имбиря, сока лимона и веток малины очень полезен для улучшения трофики матки и профилактики инфекционных осложнений. Он хорошо тонизирует организм беременной женщины, имеет успокаивающий эффект и бодрит с утра. Его можно принимать около двух литров на день, конечно если нет отеков и гипертензии. Для этого нужно сварить чай из веточек малины, прокипятив их несколько минут, а затем в чашку налить чай и добавить десять грамм имбиря и сок четвертинки лимона. Пить такой чай нужно вместо простой воды несколько раз на день, затем можно немножко полежать, закинув ножки на возвышенность для улучшения притока крови к матке.
- Для профилактики восходящего инфицирования очень хорошо использовать травяной раствор для подмывания. Для этого нужно взять кору дуба и траву череды, запарить, и теплой травкой подмываться каждый день.
Лечение травами используют очень часто, поскольку многие травки хорошо влияют на тонус матки, местное кровообращение и состояние плода, при этом они имеют еще и системное действие с седацией организма.
- Зверобой – это растение, которое нормализует тонус сосудов плаценты и улучшает кровообращение в матке, регулируя нервную проводимость. Для приготовления лечебного чая необходимо взять 50 граммов травки зверобоя, это нужно проварить на медленном огне пять-десять минут и затем процедить. Пить такой чай нужно три раза на день по чайной ложке, можно до тридцать седьмой недели.
- Особенно эффективны в профилактике осложнений низкой плацентации и появлении отслоения настой из крапивы двудомной. Чтобы приготовить лечебный чай нужно взять десять граммов травы, залить водой в объеме пол литра, а затем после того, как он настоиться двадцать минут, процедить и пить. Дозировка – около литра чая нужно выпить за день, контролируя другую жидкость при наличии отеков.
- Настойка календулы – отличное токолитическое средство, а кроме этого еще и имеет свойства снижать активность кровотечения, при наличии ретроплацентарной гематомы. Чтобы приготовить лечебный чай нужно взять цветы и плоды календулы, залить водой в объеме пол литра, а затем после того, как он настоиться двадцать минут, процедить и пить. В остром периоде можно выпить до пол литра настойки за сутки, а далее можно пить профилактическую дозу по столовой ложке два раза на день.
- Нужно взять по 100 граммов сухой травы одуванчика и подорожника, сделать чай из литра воды и пить по столовой ложке три раза на день. Курс лечения – четыре недели. Это отличное средство для нормализации трофики плода, так как оно расширяет сосуды и активизирует поступление кислорода и питательных веществ к плоду.
Гомеопатия используется для лечения низкой плацентации так же широко, как и народные методы лечения. И главным преимуществом таких методов является возможность их длительного приема.
- Арника – это гомеопатическое средство, которое состоит из растительных препаратов, которые более эффективны у пациенток с низкой плацентацией, которая проявляется кровотечением после механического удара. Способ применения препарата – по одной капле каждые два часа на первые и вторые сутки после появления симптомов, а далее по одной капле три раза на день, под контролем сердцебиения – при появлении тахикардии дозу можно уменьшить. Побочных явлений не выявлено. Меры предосторожности — не принимать при аллергии на пыльцу липы.
- Цинкум валерианикум — это неорганический гомеопатический препарат. Используют для лечения низкой плацентации, которая сопровождается тянущими болями внизу живота. Прием данного препарата может профилактировать отслоение, если прием начнется до появления любых симптомов при первичном установлении диагноза. Способ применения препарата зависит от формы. Дозировка в случае приема капель – по одной капле на десять килограмм массы тела, а при приеме капсул – по две капсулы три раза на день. Побочные эффекты возможны в виде гиперемии кожи рук и стоп, а также ощущения жара. Меры предосторожности – не использовать одновременно со спазмолитиками.
- Гамамеллис – это средство номер один при низкой плацентации или предлежании плаценты. Это гомеопатическое лекарство, которое улучшает кровообращение именно в области плаценты и укрепляет связь в этом месте, что профилактирует отслоение. Выпускается в виде капель и используют в дозировке восемь капель на один прием. Способ применения – раствор нужно накапать на 100 миллилитров кипяченой воды и выпить за полчаса до еды. Курс лечения можно начать с дозировки три капли два раза на сутки, а затем спустя месяц можно увеличить дозу до пяти капель, так как увеличивается срок беременности. Побочные эффекты случаются редко, возможны аллергические кожные реакции.
- Гидрастис – это гомеопатическое средств на основе растения желтокорня, которое очень эффективно в сохранении беременности из-за своего действия, которое подобно природному гормону прогестерону. Препарат нормализует кровообращение, что даже при низкой плацентации способствует улучшению трофики плаценты. Особо эффективен препарат на поздних сроках при беременности двойней или анемии у мамы. Препарат выпускается в гранулах и дозируется по шесть гранул каждые шесть часов. Прием препарата до беременности не рекомендуется.
Оперативное лечение низкой плацентации не используется, поскольку изменить природное место прикрепления плаценты даже никакими физическими упражнениями невозможно. Что касается оперативного вмешательства при низкой плацентации, то нужно сказать о периоде родов. Часто низкая плацентация при активной родовой деятельности может давать незначительное отслоение. Тогда доктора при пальпации определяют целый плодовый пузырь, что требует вмешательства. Если провести амниотомию, то плод опускается ниже по родовым путям и даже при небольшом отслоении возникает компрессия – это может остановить кровотечение и формирование гематомы. Таким образом проводят вмешательство – амниотомию, что можно считать неким инвазивным вмешательством при низкой плацентации. В последовом периоде низкая плацентация может давать осложнения задержки плодовых оболочек, тогда также требуется оперативное вмешательство в виде ручного отделения плаценты.
Другие случаи низкой плацентации активного оперативного лечения не требуют.
[49], [50], [51], [52], [53]
ilive.com.ua
Низкая плацентация при беременности — причины и лечение
Беременность — лучший период в жизни каждой женщины. Ожидание чуда, прекрасное чувство биения сразу двух сердец — своего и маленького, постукивание зародившегося малыша. Ничего более нежного и трепетного невозможно себе представить. Но, кроме всего этого, беременность — это еще и самый волнительный период; период, когда женщина как никогда обеспокоена состоянием своего здоровья. Главной защитой малыша в период беременности, безусловно, является плацента. Это утолщённая часть зародышевой оболочки, она помогает питаться и дышать маленькому, способствует его иммунологической защите. Образуется плацента вокруг оплодотворенной яйцеклетки — в стенке матки.
Низкая плацентация при беременности: что это такое
Как правило, плацента крепится в непосредственной близости ко дну (самой верхней точке) матки, поскольку именно здесь создаются самые благоприятные для ее нормального функционирования условия, в частности прекрасно налажен кровоток в сосудах. Нормально расположенной считается плацента, образующаяся на расстоянии не менее 6 см от маточного зева.
Случаи, когда плацента образуется в нижней части матки, называют низкой плацентацией. Происходит это, если яйцеклетка внедряется в нижнюю часть маточных стенок.
Причины низкой плацентации при беременности
Специалисты называют несколько причин, по которым плацента у беременной может оказаться низко расположенной. Одна из них кроется в анатомических особенностях органов репродуктивной системы женщины. Поспособствовать этому могут как врожденные патологии (физиологические аномалии), так и приобретенные вследствие воздействия негативных факторов. Низкая плацентация может оказаться последствием перенесенных в прошлом воспалительных процессов, половых инфекций и сосудистых заболеваний органов малого таза, либо же операционных вмешательств в области гинекологических органов. В группу риска по формированию низкой плацентации попадают также беременные женщины преклонного возраста.
Плацентация встречается чаще всего у женщин, рожающих не первого ребенка. Замечают это при проведении ультразвукового исследования. Положение матки постоянно диагностируют медики. В частности, делают УЗИ — в 16, 24-26 и на 34-36 неделях, могут проводить и динамическое эхографическое исследование.
Чем опасна низкая плацентация
Из-за того, что плацента находится близко к зеву, она частично, а порой — даже полностью — перекрывает отверстие. Вследствие этого возникает риск кровотечений, отслоения плацентарной оболочки и выкидыша.
Может низкая плацента негативно повлиять и на малыша, ведь в нижнем отделе матки не такое хорошее кровоснабжение сосудов, как в верхних ее отделах, а потому не исключено, что плод может недополучить кислород и необходимые питательные вещества.
Впрочем, поднимать панику все же не стоит. На самом деле прерыванием вследствие низкой плацентации заканчивается менее 10% всех беременностей с этой патологией. Все чаще с увеличением срока беременности плацента просто поднимается кверху и становится на свое место — причем это может произойти как в середине срока, так и в самом конце протекания беременности.
Симптомы низкой плацентации при беременности Для беременных с низкой плацентацией характерно пониженное артериальное давление (25%-34% случаев), поздний гестоз, нехватка кислорода, испытуемая малышом. Но в целом, если расположение плаценты не критически низкое, выраженных признаков данного состояния женщина не наблюдает, и патология определяется случайно во время прохождения планового ультразвукового исследования.
Если же плацента расположена очень низко, то у женщины могут проявляться общие симптомы угрозы прерывания беременности: тянущие боли в низу живота и пояснице, кровянистые выделения из влагалища. Стоит следить за сигналами своего организма — отслоение плаценты происходит абсолютно безболезненно, так что нужно наблюдать главным образом, нет ли кровяных выделений.
Низкая плацентация: лечение
Беременной нужно быть очень осторожной: нежелательны физические нагрузки, нельзя переутомляться, стоит отказаться от секса. Дело в том, что при сильных нагрузках может подняться давление в плаценте, что вызовет сильное кровотечение. А потому ни в коем случае нельзя делать резкие движения, даже ложиться нужно предельно осторожно, не ездить на транспорте, чтобы лишний раз «не трястись». Даже кашлять нежелательно. При сидении ноги лучше всего немного приподнимать — это улучшит кровообращение. Если же врач предложит лечь на сохранение, то сделать это просто необходимо. При появлении кровянистых выделений из влагалища отправляться в больницу следует незамедлительно.
Если же роды близки, а плацента так и не встала на место, то полагаться нужно уже только на докторов. Если малыш лежит головкой к зеву матки, то обойдется без кесарева. Если же имеет место ягодичное или ножное предлежание, то вернее всего — прокесарят. Причем, наиболее вероятно — планово.
Специально для beremennost.net – Мария Дулина
beremennost.net
Низкое расположение плаценты низкое прикрепление плаценты низкое предлежание плаценты
Многих будущих матерей волнует, насколько может быть опасным низкое расположение плаценты.
В норме плацента – орган, через который происходит обмен между кровью матери и плода – прикрепляется ближе к дну матки или по задней ее стенке. Это участки, которые в силу анатомических причин кровоснабжаются лучше всего, значит, и обмен веществ будет протекать наилучшим образом. Однако существуют причины, по которым место прикрепления плаценты может оказаться ниже. Если оно расположено ниже 6 см от внутреннего зева матки, это будет низкое расположение плаценты.
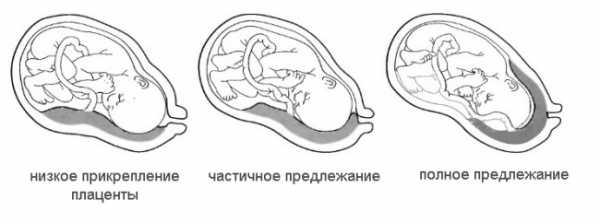
При этом принципиально важно, перекрывает ли плацента внутренний маточный зев или нет – от этого зависит и течение беременности, и ее разрешение. В случае, если низко расположенная плацента совсем не перекрывает внутренний зев, говорят просто о низкой плацентации, если частично перекрывает – о неполном предлежании, и если полностью – о полном предлежании плаценты. В последнем случае самостоятельное родоразрешение становится невозможным и беременную женщину готовят к плановому кесареву сечению. Дело в том, что полное перекрытие маточного зева не даст головке или тазовому концу ребенка, в зависимости от предлежания, вставиться в малый таз и обеспечить нормальное течение родов. Кроме того, начало схваток обычно приводит к отслойке плаценты и угрожающему жизни женщины кровотечению. Если внутренний зев прикрыт не полностью, самостоятельные роды возможны, но возможность срочной операции уже после их начала остается высокой.
Если просто имеет место низкое расположение плаценты, женщина обычно допускается до самостоятельных родов, но всегда нужно помнить о возможности отслойки плаценты, что может привести к острой гипоксии плода.
Отчего возникает патология прикрепления плаценты?
В норме при оплодотворении зародыш внедряется в стенку матки, создает в ней углубление – лакуну, через которую поступают нужные вещества, позже все это трансформируется в плаценту. Лучшим местом является дно и задняя стенка – там обычно и прикрепляется яйцо. Но если на матке есть какие-либо дефекты – рубцы после абортов или оперативных родов, миоматозные или аденомиозные узлы или врожденные анатомические дефекты, прикрепиться в нужном месте плодное яйцо не может и делает это ниже, там, где возможно. Там же формируется позже и плацента.
Низкое расположение плаценты всегда чревато нарушениями питания зародыша, потому у женщин с низкой плацентацией существует изначальная угроза гипоксии и гипотрофии плода, кроме того, всегда надо быть настороже на предмет отслойки плаценты. Не всегда эта отслойка происходит полностью, вызывая сильное кровотечение и гибель плода – иногда появляются отслойки небольших участков, под которыми скапливается кровь в виде гематомы –наружного кровотечения нет и беременность сохраняется, но чем больше площадь отслоившейся плаценты, тем хуже чувствует себя ребенок.
К счастью, далеко не у всех беременных с низким расположением плаценты это состояние остается до конца – происходит так называемая миграция плаценты, это связано с тем, что нижний сегмент матки постоянно видоизменяется, становится больше, а место прикрепления плаценты при этом приподнимается все выше. Таким образом, по статистике, только у 5% женщин низкая плацентация сохраняется до 32 недели ( те, у кого был поставлен диагноз), и только треть из оставшихся сохраняет эту особенность до 37 недель.
Никаких приемов или методов лечения низкого расположения плаценты не существует, надо только постоянно наблюдаться у врача и надеяться войти в тот самый удачный процент!
www.baby.ru